1.患者を誤投薬から保護するために機械学習の有用性を評価まとめ
・医療事故は多くの場合、人の過ちではなく、システム、ツール、プロセス、または作業条件の欠陥に起因
・現在の電子医療記録ソフトウェアで提供されているシステムは単純なルールベースのエラー警告
・機械学習を使い手始めに正常パターンを認識できないか検証した所LSTMモデルが最も高い性能を示した
2.医療過誤を防止するための機械学習
以下、ai.googleblog.comより「A Step Towards Protecting Patients from Medication Errors」の意訳です。元記事の投稿は2020年4月2日、Kathryn RoughさんとAlvin Rajkomarさんによる投稿です。アイキャッチ画像のクレジットはPhoto by National Cancer Institute on Unsplash
全ての医師、看護師、薬剤師は患者に害を及ぼすような過ちをしたくないと考えています。
しかし、調査によれば、入院患者の2%が、生命にかかわる、永久的な危害をもたらす、または死に至る可能性のある深刻な、しかし予防可能な医療事故を経験しています。
医療過誤の原因となる多くの要因があり、米国医学研究所のレポート「To Err Is Human」によれば、多くの場合、個々の臨床医の過ちではなく、システム、ツール、プロセス、または作業条件の欠陥に起因してます。
これらの問題を軽減するために、標準の電子医療記録ソフトウェアで提供されている現在の単純なルールベースのエラー警告よりも高度なシステムを想像する事ができます。
クレジットカードの盗難防止システムは、盗まれたクレジットカードで、高額品の大量購入など従来と著しく異なる購買パターンを検知すると警告を発します。それと同様に、患者の現在の診療状況を元に異常を検知し識別する事ができないでしょうか?
ただし、「どの薬が」「いつまで」「どの患者にとって」適切であるかを判断する事は複雑です。医師や薬剤師は、このスキルを習得するまで何年もトレーニングを行っています。電子医療記録が広く使用されるようになったため、このデータを使用して処方の正常なパターンと異常なパターンを特定することが可能になるかもしれません。
この問題の解決策を模索する最初の取り組みとして、UCSFのBakar Computational Health Sciences Instituteと提携して、機械学習が正常であると予測できる範囲を評価する論文「Predicting Inpatient Medication Orders in Electronic Health Record Data」をClinical Pharmacology and Therapeuticsで発表しました。
この論文では電子カルテに基づいて、機械学習が医師による通常の処方パターンを予測できる範囲を評価します。電子カルテに関する以前の研究と同様に、一連のバイタルサイン、検査結果、過去の投薬、手順、診断など、匿名化された患者の記録からの包括的な臨床データを使用しました。
最高のモデルは、患者の現在の臨床状態と病歴に基づいて、3/4時間で医師の実際の処方決定を予測することができました。
モデルの学習
モデルの学習に使用されたデータセットには、10万件を超える入院情報から得た約300万件の投薬情報が含まれていました。
日付をランダムにずらし、名前、住所、連絡先の詳細、レコード番号、医師名、自由記入欄のメモ、画像など、HIPAA(Health Insurance Portability and Accountability Act:医療保険の相互運用性と説明責任に関する法律)に従ってレコードの個人が識別できる箇所を削除して匿名化した電子医療記録データを過去に遡って使用しました。データは他のデータと組み合わせても結合してもいません。
すべての研究は、オープンソースのFast Healthcare Interoperability Resources(FHIR)形式を使用して行われました。これは、以前に医療データを機械学習により効果的にするために開発されました。 データセットは特定の疾患や治療領域に限定されていなかったため、機械学習モデルにとってはより困難になりましたが、モデルがより多様な状態を特定できるようにするのにも役立ちました。例えば、脱水症に苦しむ患者は、外傷を負った患者とは異なる薬物療法を必要とします。
モデルの評価方法の例として、感染の兆候を伴って来院した患者を想像してください。モデルは、患者の電子カルテに記録された情報を確認します。
高温、上昇した白血球数、荒い呼吸。
そして、その状況でさまざまな薬が処方される可能性がどのくらいあるかを推定し、ランク付けします。
モデルのパフォーマンスは、モデルが高いランクを付けた薬剤と医師が実際に処方した薬剤(この例では、抗生物質のバンコマイシンと再水和用の塩化ナトリウム溶液)を比較して評価されます。
2つの機械学習モデルを評価しました。LSTMリカレントニューラルネットワークと、臨床研究で一般的に使用されている正則化されたtime-bucketed logisticモデルです。両モデルとも、「患者が受ける病院サービス(一般医療、一般外科、産科、循環器など)や入院後の時間に基づいて最も頻繁に処方される薬物を単純にランク付けするモデル」と比較されました。学習データ内で薬品が処方されるたびに、モデルは990の処方可能な薬物のリストをランク付けし、各ケースで医師が実際に処方した薬物にモデルが高いランクをつけたかどうかで評価されました。
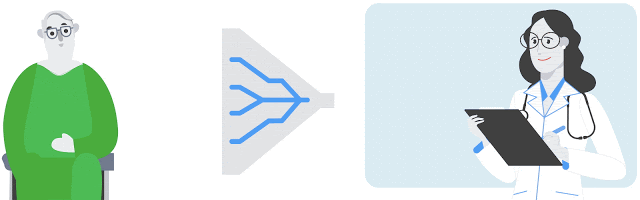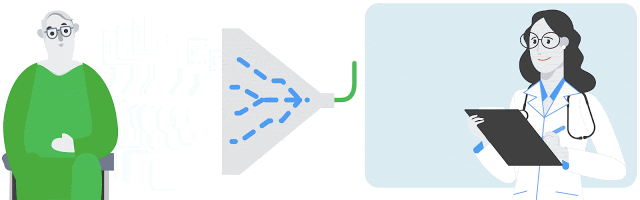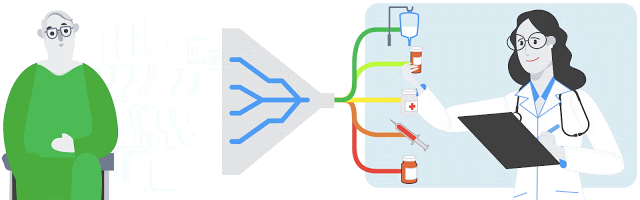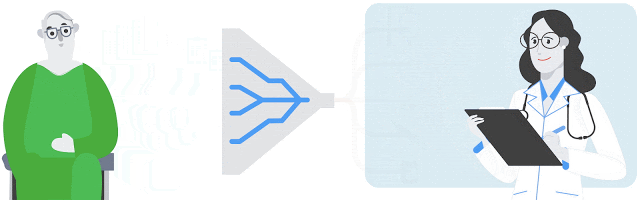
患者の病歴と現在の臨床的特徴に基づいて、モデルは医師が処方する可能性が最も高い薬をランク付けします。
調査結果
最も高いパフォーマンスを示したモデルはLSTMモデルでした。これは、文書や言語などの連続するデータの処理に特に効果的な種類のモデルです。これらのモデルは、データ内のイベントの順序や経過時間を学習に取り込むことができるため、この種の問題に適しています。
ほぼ全て(93%)の結果でモデルが出力したトップ10リスト(訳注:可能性が高い薬品を上位10まで選んだリスト)には、翌日に特定の患者のために臨床医によって処方された少なくとも1つの医薬品が含まれていました。
約55%の時間で、モデルは医師によって処方された薬をトップ10リストに選び、医師が選んだ薬の75%がトップ25リスト内にランク付けされました。
「偽陰性」(医師が処方した薬がトップ25リスト内になかった場合)でも、モデルは同系統の薬を42%の確率で高くランク付けしていました。この高いパフォーマンスは、モデルが単に以前に処方された薬物を予測しているわけではありません。以前に処方された薬をモデルに知らせなくても、高いパフォーマンスを維持できていました。
これは患者と臨床医にとって何を意味するのでしょうか?
今回の手法で学習したモデルは、治療履歴データに記録されている医師の行動を再現しているだけです。最適な処方パターン、これらの薬物の効能、または発生する可能性のある副作用については学習していない事を覚えておくことが重要です。
ただし、「通常の治療」を学習する事は最終的に、異常で潜在的に危険な治療を見つけるための出発点です。研究の次の段階では、これらのモデルが患者に害を及ぼす可能性のある投薬過誤を見つけるのに役立つ状況を調査します。
今回の探索的研究の結果は、機械学習を適用してミスを防ぎ、患者の安全を維持するシステムを構築できるという仮説を検証するための初期段階の最初のステップです。医師、薬剤師、他の臨床医、患者と協力して、このようなモデルが誤りを検出して病院で患者を安全に保つことができるかどうかを定量化する研究を続けることを楽しみにしています。
謝辞
この投稿で説明されている研究活動に貢献してくれたAtul Butte (UCSF), Claire Cui, Andrew Dai, Michael Howell, Laura Vardoulakis, Yuan (Emily) Xue, およびKun Zhangに感謝します。
更に、分析ツールの開発、データ収集、研究インフラストラクチャのメンテナンス、データ品質の保証、およびプロジェクト管理を支援してくれた幅広い研究チームのメンバーに感謝します。Gabby Espinosa, Gerardo Flores, Michaela Hardt, Sharat Israni (UCSF), Jeff Love (UCSF), Dana Ludwig (UCSF), Hong Ji, Svetlana Kelman, I-Ching Lee, Mimi Sun, Patrik Sundberg, Chunfeng Wen, そしてDoris Wong.
1.患者を誤投薬から保護するために機械学習の有用性を評価関連リンク
1)ai.googleblog.com
A Step Towards Protecting Patients from Medication Errors
2)ascpt.onlinelibrary.wiley.com
Predicting inpatient medication orders from electronic health record data
3)pubmed.ncbi.nlm.nih.gov
To Err Is Human: Building a Safer Health System